La thrombose veineuse profonde (TVP) et l’embolie pulmonaire (EP) constituent les deux entités principales de la maladie thromboembolique veineuse (MTEV). La TVP correspond à l’oblitération, partielle ou totale, d’une veine profonde par un thrombus qui est le plus souvent localisé au niveau des membres inférieurs.
Elle est définie comme proximale si le pôle supérieur du thrombus atteint la veine poplitée ou des veines plus proximales. Elle est définie comme distale si le thrombus est limité aux veines profondes infrapoplités, pouvant être jambières (tibiale postérieure, fibulaire, exceptionnellement tibiale antérieure) ou musculaires (soléaire, gastrocnémienne). L’EP est définie comme l’oblitération partielle ou totale des artères pulmonaires ou de leurs branches.
Le principal risque des TVP est la survenue d’une EP, cette dernière pouvant mettre en jeu le pronostic vital. Les autres complications spécifiques de la MTEV sont la récidive (indifféremment sous forme de TVP ou d’EP), le syndrome post-thrombotique en cas de TVP et l’hypertension pulmonaire thromboembolique chronique compliquant jusqu’à 4 % des EP (groupe 4 de la classification des hypertensions pulmonaires).
La thrombose veineuse, c’est-à-dire la formation d’un caillot sanguin dans une veine, est un problème de santé assez fréquent dont la gravité est liée à ses complications potentielles. Sa prévention et son traitement repose sur l’administration de médicaments spécifiques et le port systématique de bas de contention adaptés.
La phlébite ou thrombophlébite est provoquée par la formation d’un caillot sanguin dans une veine, bloquant partiellement ou complètement le passage du sang. Dans 90 %, elle touche le mollet et la cuisse. Lorsqu’elle concerne une veine de gros diamètre, cette maladie est grave par ses complications, en particulier l’embolie pulmonaire qui peut entraîner la mort.
Lorsqu’un caillot se forme dans une veine située sous la surface de la peau, on parle de thrombose veineuse superficielle. Cette forme de thrombose est douloureuse mais habituellement sans gravité.
La thrombose veineuse profonde est la conséquence de la formation d’un caillot sanguin dans une veine de gros diamètre, dans les jambes, les bras, l’abdomen, etc. La thrombose veineuse profonde peut se produire spontanément chez une personne présentant des facteurs de risque, ou être la conséquence d’une immobilisation prolongée, de lésions de la paroi des veines ou d’une diminution de la fluidité du sang.
En France, on estime que 300 000 cas de thrombose veineuse profonde sont diagnostiqués chaque année. En France, tous les ans, on estime que plus de 100 000 personnes développent une MTEV qui serait à l’origine de 5 000 à 10 000 décès. Enfin, un nombre difficile à estimer de morts subites sont dues à des EP. La MTEV est une maladie multifactorielle où TVP et EP partagent les mêmes facteurs de risque.
La TVP est définie comme l’obstruction thrombotique d’un tronc veineux profond localisé le plus souvent au niveau des membres inférieurs : on distingue les TVP proximales (veine poplitée, fémorale, iliaque ou cave), et les TVP distales (veines jambières : tibiale postérieure et fibulaire, veines surales : veine soléaire et gastrocnémienne).
L’EP est la conséquence de l’obstruction des artères pulmonaires ou de leurs branches par des thrombi et est le plus souvent secondaire à une TVP (70 %). Dans les études d’autopsie, la prévalence de la MTEV est de 20 à 40 % et serait stable dans le temps malgré la réduction des TVP postopératoires, grâce aux mesures prophylactiques.
Qu'est-ce qu'une thrombose veineuse profonde ?

Signes Cliniques de la TVP et de l'EP
Les signes cliniques les plus classiques de TVP et d’EP ont été intégrés aux scores de probabilité clinique (tableau 2). Les principaux signes de TVP sont la présence d’un œdème, blanc, avec perte du ballotement du mollet et d’autant plus proximal que la TVP est extensive. La TVP peut se manifester par une douleur majorée à la pression du mollet et à la dorsiflexion (signe de Homans) ou par une dilatation d’une veine non variqueuse. Le caractère brutal et unilatéral des signes constitue des éléments cruciaux d’orientation diagnostique.
Les principaux signes cliniques d’EP sont la présence d’une tachycardie (pouvant s’accompagner d’arythmie), d’une douleur thoracique (de type pleural), d’une dyspnée (fréquence respiratoire ≥ 20/min) et d’une hémoptysie. La survenue d’une syncope, d’une hypotension ou d’un choc cardiogénique sont des signes témoignant de la gravité de l’EP. Il n’existe aucun signe pathognomonique de TVP et d’EP. Pris séparément, chaque signe clinique est fréquent en dehors de tout contexte de MTEV, et donc est peu sensible et peu spécifique.
- Douleur thoracique : typiquement pleurale, peut être trompeuse.
- Examen clinique : recherche de tachycardie et signes de retentissement hémodynamique.
Examens Complémentaires pour le Diagnostic de la MTEV
En cas de suspicion clinique de TVP ou d’EP, la démarche diagnostique doit être systématique et standardisée. Le diagnostic de TVP doit reposer sur une méthode objective. Parmi les tests utilisés pour le diagnostic, le dosage biologique des D-dimères et l’échodoppler veineux occupent une place privilégiée. La phlébographie n’est plus utilisée.
Estimation de la Probabilité Clinique
Il s’agit du risque a priori de MTEV, estimé à partir de scores de probabilité clinique, intégrant des éléments d’anamnèse et d’examen clinique. Ces scores catégorisent le risque de MTEV en niveaux faible, intermédiaire ou élevé (score à 3 niveaux) ou improbable ou probable (score à 2 niveaux). Ils peuvent être utilisés indifféremment. Les scores les plus fréquemment utilisés en France sont le score de Wells dans la TVP et le score de Genève dans l’EP.
À noter que l’estimation clinique empirique de la probabilité de MTEV est au moins aussi efficace que l’estimation via les scores lorsqu’elle est réalisée par des praticiens expérimentés.
Dosage des D-Dimères
Les D-dimères sont les produits de dégradation de la fibrine et sont augmentés en présence d’un thrombus. Leur valeur prédictive négative est supérieure à 98 % en cas d’EP ou de TVP proximale ; cela permet d’exclure le diagnostic de MTEV en cas de négativité des D-dimères et de probabilité clinique faible ou intermédiaire.
Les D-dimères manquent de spécificité et sont élevés dans de nombreuses autres situations cliniques telles que l’âge, la grossesse, le cancer, les infections, l’inflammation, la chirurgie récente… Cependant, la négativité de leur dosage garde la même valeur d’exclusion dans ces situations cliniques. Un seuil ajusté à l’âge peut être utilisé, uniquement en cas de suspicion d’EP au-delà de 50 ans, avec un seuil maximal égal à âge ×10.
Au total, le dosage des D-dimères est utile à l’élimination du diagnostic de TVP à la condition d’utiliser un test Elisa rapide (seuil < 500 ng/mL). Si le test est positif, il faut avoir recours à l’échodoppler veineux pour confirmer le diagnostic de TVP et localiser le thrombus. Selon les recommandations françaises, il faut tenir compte du niveau de probabilité clinique pour demander et interpréter le dosage des D-dimères.
En parallèle, les D-dimères sont très spécifiques de la fibrine qui peut être élevée dans plusieurs circonstances cliniques (âge, cancer, inflammation, infection, nécrose, dissection aortique, grossesse = valeur prédictive positive faible). Ainsi, les D-dimères sont intéressants pour exclure une MTEV, mais pas pour confirmer sa présence.
Écho-Doppler Veineux des Membres Inférieurs
L’écho-Doppler veineux des membres inférieurs constitue l’examen de référence pour diagnostiquer les TVP. C’est un examen non invasif qui a une sensibilité et une spécificité > 95 % pour le diagnostic des TVP proximales et dont les performances sont moindres pour diagnostiquer les TVP distales.
Il doit être réalisé en cas de D-dimères élevés ou de score de probabilité clinique élevée ou probable de TVP. L’ensemble du réseau veineux profond, les crosses saphéniennes et toute veine superficielle suspecte de thrombose sont explorés morphologiquement par échographie de compression veineuse. Le diagnostic de TVP est posé en cas d’impossibilité de compression de la veine sur le tissu adjacent. En effet, le thrombus récent est anéchogène, et une veine non thrombosée est normalement compressible. Le caractère hyperéchogène d’un thrombus traduit son ancienneté.
L’écho-Doppler veineux permet donc d’affirmer ou d’exclure un diagnostic de TVP. Il est aussi utile chez le patient suspect d’EP chez qui l’on ne souhaite pas ou ne peut pas réaliser d’examen diagnostique spécifique : la présence d’une TVP proximale permet de poser le diagnostic d’EP en cas de suspicion d’EP et autorise à surseoir la réalisation de tout autre examen. Enfin, il n’est pas rare que l’écho-Doppler permette de poser un diagnostic différentiel : rupture de kyste poplité, hématome…
C’est l’examen de 1re intention pour confirmer ou infirmer le diagnostic de TVP avec d’excellentes sensibilité et spécificité (> 95 %). L’axe veineux est observé en coupe transversale, puis longitudinale, sous compression : veine cave inférieure jusqu’aux veines distales, système profond et superficiel. Le doppler complète l’examen, en particulier aux confluents veineux (fémoro-iliaque, poplité).
Angioscanner Thoracique
Examen diagnostique de référence en cas de suspicion d’EP. À réaliser en cas de D-dimères élevés ou de score de probabilité clinique élevée/probable. En pratique, lorsqu’il est réalisé et interprété dans de bonnes conditions, il permet d’affirmer ou d’exclure le diagnostic d’EP.
Une embolie pulmonaire se manifeste par un « défect endovasculaire » responsable d’une image hypodense au sein du produit de contraste hyperdense dans l’arbre vasculaire. Ses deux principales contre-indications sont l’allergie aux produits de contraste iodés et l’insuffisance rénale sévère.
L’angioscanner présente le double intérêt de pouvoir poser ou exclure le diagnostic d’embolie pulmonaire et de rechercher des diagnostics différentiels.
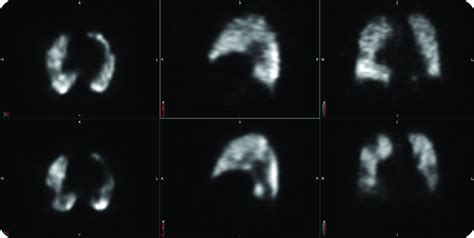
Scintigraphie de Ventilation-Perfusion
Cet examen consiste à faire inhaler un gaz radioactif au patient (scintigraphie de ventilation) et à injecter des macro-agrégats d’albumine radiomarqués (scintigraphie de perfusion). En cas d’EP, on retrouvera un « mismatch » c’est-à-dire une discordance avec la scintigraphie de perfusion pathologique (= thrombus artériel pulmonaire) dans un territoire normoventilé (absence d’anomalie à la scintigraphie de ventilation).
Une scintigraphie ventilation/perfusion normale exclut le diagnostic d’EP, et une forte probabilité scintigraphique confirme le diagnostic d’EP. Cependant, dans de nombreux cas (jusqu’à 40 %), la scintigraphie est non conclusive. Cet examen ne doit pas être privilégié en cas de pathologie respiratoire aiguë ou chronique en raison de la probabilité importante que cet examen soit non conclusif. En revanche, étant moins irradiant que l’angioscanner thoracique, la scintigraphie peut/doit être proposée, si disponible, chez le sujet jeune ou la femme enceinte.
Échographie Cardiaque Transthoracique (ETT)
En cas de suspicion d’EP, elle recherche des signes de cœur pulmonaire aigu avec notamment une dilatation des cavités droites, une dysfonction ventriculaire droite, la visualisation d’un septum paradoxal ou d’un thrombus dans les cavités cardiaques droites. Elle permet de dépister une hypertension pulmonaire. Sa normalité n’exclut pas le diagnostic d’EP.
L’ETT est utile, en urgence, au lit du patient en cas de suspicion d’EP grave chez un patient instable qui ne peut être transporté en radiologie : la présence de signes droits aigus et l’élimination de diagnostics différentiels permet de poser le diagnostic d’EP et autorisent la réalisation d’un traitement fibrinolytique sans délai.
Autres Examens Complémentaires
- Gaz du sang : Hypoxémie secondaire à un effet espace mort initial.
- Troponine et brain natriuretic peptide (BNP) : Leur élévation témoigne d’un retentissement cardiaque de l’EP et est un marqueur de sévérité.
- Radio de thorax : Devant un tableau respiratoire aigu, sa normalité est évocatrice du diagnostic d’EP.
- Angioscanner veineux des membres inférieurs : En cas de suspicion de TVP, et d’impossibilité de réaliser un écho-Doppler veineux ou de doute diagnostique persistant après écho-Doppler veineux, l’angioscanner veineux peut permettre de poser le diagnostic de TVP.
Stratégies Diagnostiques
Les stratégies diagnostiques reposent sur le score de probabilité clinique, le dosage des D-dimères et l’échodoppler veineux des membres inférieurs.
Probabilité clinique faible/intermédiaire ou improbable : dosage des D-dimères par technique ultrasensible qui, en cas de négativité, exclut le diagnostic de MTEV. Si les D-dimères sont élevées, il faut alors confirmer le diagnostic avec des examens complémentaires d’imagerie.
Probabilité clinique forte ou probable : réalisation d’examens d’imagerie d’emblée pour confirmer ou exclure le diagnostic. Il s’agit en cas de suspicion de TVP, d’un écho-Doppler veineux des membres inférieurs et en cas de suspicion d’EP, d’un angioscanner thoracique ou d’une scintigraphie pulmonaire de ventilation-perfusion.
En l’absence de risque hémorragique et de contre-indication, il est préférable de débuter le traitement anticoagulant à dose curative avant même la réalisation de ces examens.
Prise en Charge Thérapeutique
La prise en charge des TVP et des EP est une urgence thérapeutique en raison du risque de décès par EP en l’absence de traitement bien conduit (anticoagulation). Le pronostic peut être évalué dès la phase initiale par le simplified pulmonary embolism severity index (sPESI) qui classe les EP non graves en 3 groupes : les EP à risque intermédiaire haut et bas et les EP à bas risque.
L’EP à bas risque est définie par un sPESI égal à 0. La mortalité à 30 jours est faible, de l’ordre de 1 %.
L’EP de gravité intermédiaire est définie par un sPESI ≥ 1. La mortalité à 30 jours ...
Cas Particuliers
Femmes Enceintes
Les D-dimères gardent leur intérêt au cours de la grossesse mais sont de moins en moins rentables en raison de leur augmentation naturelle au fur et à mesure de l’avancée de la grossesse. Le diagnostic par échodoppler est le test habituellement utilisé et le plus souvent suffisant pour le diagnostic. Il peut être gêné au niveau iliocave. Les signes cliniques sont difficiles à interpréter du fait de la stase veineuse induite par la grossesse.
Gravité de la TVP et de l'EP
La seule urgence réelle est la survenue d’une « phlegmatia coerulea dolens » ou phlébite bleue avec ischémie de membre consécutive à la chute du débit artériel par obstruction totale du retour veineux d’une TVP ilio-fémorale. La jambe est alors d’un bleu violacé et fortement douloureuse. Le traitement de l’ischémie artérielle impose paradoxalement une désobstruction veineuse urgente. Le stade ultime est la gangrène veineuse, et le traitement est alors l’amputation.
Une EP grave est définie sur la base de critères hémodynamiques par la survenue d’un choc cardiogénique ou d’une hypotension. Si le diagnostic d’EP est retenu, une thrombolyse systémique ou in situ ou une embolectomie en urgence est nécessaire.
Diagnostic Différentiel
TVP : Selon le contexte, devant une grosse jambe unilatérale aiguë, on peut évoquer une origine infectieuse (dont un érysipèle), une rupture de kyste poplité, un hématome ou une déchirure musculaire, une poussée d’insuffisance veineuse, un syndrome des loges ou une compression extrinsèque… Une TVP isolée n’est pas une cause de grosse jambe rouge aiguë.
EP : Selon le contexte et les facteurs de risque, devant une douleur thoracique ou devant une dyspnée, on peut évoquer une cause cardiaque ou pulmonaire, ou une dissection aortique.
Facteurs de Risque
- Facteurs de risque transitoires : La maladie veineuse thromboembolique est dite provoquée.
- La TV peut survenir dans un contexte hospitalier postopératoire, obstétrical ou médical.
- Une TVP est plus fréquente en postopératoire de chirurgie orthopédique que de chirurgie générale.
- Il s’agit de la triade décrite par Virchow : stase veineuse, lésions pariétales, anomalies de l’hémostase.
Complications
- Vers une embolie pulmonaire.
- Vers un risque de récidive : toujours présent et d’autant plus important que le facteur favorisant est permanent.
Bilan de Thrombophilie Constitutionnelle
Lorsqu’un bilan de thrombophilie constitutionnelle est indiqué chez les apparentés asymptomatiques, il est suggéré de le limiter en première intention à l’anomalie identifiée chez le propositus. Si l’anomalie est retrouvée, il est suggéré de réaliser un bilan de thrombophilie complet.
Si le patient est sous héparine, le dosage de l’antithrombine est perturbé, de même que la recherche d’anticoagulant lupique. Les dosages de la PC et de la PS sont modifiés par le traitement AVK. Le FVIII est perturbé par l’inflammation. Les œstrogènes et la grossesse modifient l’antithrombine, le FVIII, la PS et la RPCA.
Recherche de Cancer
L’incidence de cancer varie entre 6 et 28 %, mais le risque est réel comparativement à l’incidence de cancer dans la population générale. Une recherche de cancer est réalisée, surtout chez les sujets de plus de 40 ans, ou en cas de bilan de thrombophilie négatif : dosage des PSA chez l’homme, examen gynécologique avec mammographie et échographie pelvienne chez la femme. Une recherche de sang dans les selles et une radiographie du thorax sont effectuées dans les deux sexes.
Thromboses Veineuses Rares
- Thromboses veineuses superficielles : Elles siègent habituellement sur le trajet de la grande veine saphène, et sont caractérisées par une douleur spontanée ou provoquée sur le trajet veineux, une rougeur et une inflammation, une sensation de cordon induré.
- Thromboses veineuses profondes abdominales ou pelviennes : Elles donnent des signes urinaires, utérovaginaux, digestifs ou un tableau fébrile, voire septique.
- Thrombose de la veine cave inférieure : Typiquement, elle donne des signes bilatéraux d’emblée ou par alternance.
Scores de Probabilité Clinique
Deux scores de probabilité clinique sont utilisés en pratique courante : le score de Wells et le score révisé de Genève : ils permettent d’accéder en urgence à une estimation sur la probabilité du diagnostic d’EP avant tout examen paraclinique plus complexe.
| Score de Wells pour la TVP | Points |
|---|---|
| Cancer actif (traitement en cours ou dans les 6 mois précédents) | 1 |
| Paralysie, parésie ou immobilisation récente des membres inférieurs | 1 |
| Alitement de plus de 3 jours ou chirurgie majeure dans les 4 semaines précédentes | 1 |
| Sensibilité localisée le long du système veineux profond | 1 |
| Œdème de tout le membre inférieur | 1 |
| Gonflement du mollet d'au moins 3 cm par rapport à l'autre jambe | 1 |
| Œdème godet (unilatéral) | 1 |
| Veines superficielles non variqueuses (collatérales) | 1 |
| Diagnostic alternatif au moins aussi probable | -2 |