L'obésité, définie comme l'excès pathologique de masse graisseuse, est de nos jours une épidémie mondiale. L'OMS parle aujourd’hui de maladie chronique. Selon l’OMS, depuis 1975, le nombre de cas d’obésité a presque triplé à l’échelle planétaire. En France, le nombre de patients obèses était estimé à 6 922 215 en 2012 selon Obépi. Le combat contre l’obésité est une nécessité.
Afin de juger de l’impact des mesures de prévention telles que le Programme national nutrition santé (PNNS), il était important de faire un état des lieux rigoureux de la situation épidémiologique. La dernière étude sur le sujet, à l’initiative de la Ligue contre l’obésité et coordonnée par des chercheurs de l’Inserm et du CHU de Montpellier, a été publiée en février dans la revue Journal of Clinical Medicine.
S'appuyant sur des chiffres collectés par l'institut de sondage Odoxa, ce travail révèle l'étendue du problème, soulignant que 47,3 % des adultes français seraient obèses ou en surpoids. Il fournit également des indications précises sur les populations les plus touchées par groupe d’âge, par région ou par activité socio-professionnelle, permettant d’affiner les politiques de prévention.
Définition du surpoids et de l'obésité
L’obésité correspond à un excès de masse grasse et à une modification du tissu adipeux, entraînant des inconvénients pour la santé et pouvant réduire l’espérance de vie. Elle résulte de plusieurs facteurs − alimentaires, génétiques épigénétiques et environnementaux - qui se mêlent et influencent le développement et la progression de cette maladie chronique. Ses causes sont complexes.
L’obésité et le surpoids sont définis par l’OMS comme “une accumulation anormale ou excessive de graisse corporelle qui peut nuire à la santé”. C’est à partir de l’IMC (Indice de Masse Corporelle) que l’on estime le surpoids ou l’obésité. On peut évaluer l’obésité grâce au calcul de l’Indice Masse Corporelle.
Chez l’adulte, il y a surpoids quand l’indice de masse corporelle (IMC) est égal ou supérieur à 25 et obésité quand l’IMC est égal ou supérieur à 30. Pour les enfants, il faut tenir compte de l’âge pour définir le surpoids et l’obésité.
Il est important de tenir à jour le carnet de santé de l’enfant, par le pédiatre, le médecin traitant et la famille. Physiologiquement, la corpulence de l’enfant varie au cours de la croissance. En moyenne, elle augmente jusqu’à ses 1 an, puis diminue jusqu’à ses 6 ans pour croitre de nouveau jusqu’à la fin de sa croissance. L’âge de survenue du rebond d’adiposité est corrélé à l’adiposité à l’âge adulte : plus le rebond est précoce, plus le risque de souffrir d’obésité est élevé.
Chiffres clés de l'obésité en France
Une étude française récente, publiée dans le Journal of Clinical Medecine, montre que 47,3% des adultes ont un surpoids (30.3%) ou sont obèses (17%) soit 8 millions de personnes, deux fois plus qu’il y a 25 ans, selon la Ligue contre l’obésité.
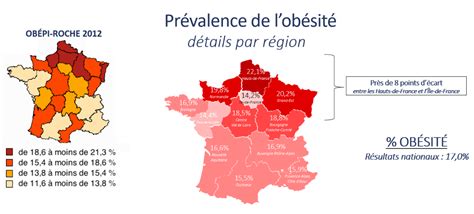
En effet, depuis 1997, la prévalence du surpoids fluctue toujours autour de 30 % alors que la prévalence de l’obésité ne cesse d’augmenter à un rythme rapide. Elle est ainsi passée de 8,5 % en 1997 à 15 % en 2012 et 17 % en 2020. L’augmentation est encore plus marquée dans les groupes d’âge les plus jeunes et pour l’obésité morbide, dont la prévalence a été multipliée par près de sept sur la période.
Selon un rapport sénatorial du 29 juin 2022, la proportion d’enfants obèses a doublé entre 2018-2019 et 2020-2021, pour toucher aujourd’hui 4,6 % des enfants.
Les plus âgés sont davantage en surpoids ou obèses que les plus jeunes : l’excès de poids touche 57,3 % des 65 ans et plus contre 23,2 % des 18-24 ans. Néanmoins, les tendances se révèlent plus inquiétantes, car c’est dans les tranches d’âge les plus jeunes que l’augmentation de prévalence de l’obésité au fil des ans est la plus forte. Depuis 1997, l’obésité chez les 18-24 ans a été multipliée par plus de 4, et par près de 3 chez les 25-34 ans, quand l’augmentation chez les 55 ans et plus est faible depuis 2009.
Des différences entre les sexes sont aussi observées. En 2020, les hommes sont plus souvent en surpoids que les femmes (36,9 % contre 23,9 %), mais c’est l’inverse pour l’obésité. Ainsi, on dénombre 17,4 % d’obèses chez les femmes contre 16,7 % chez les hommes.
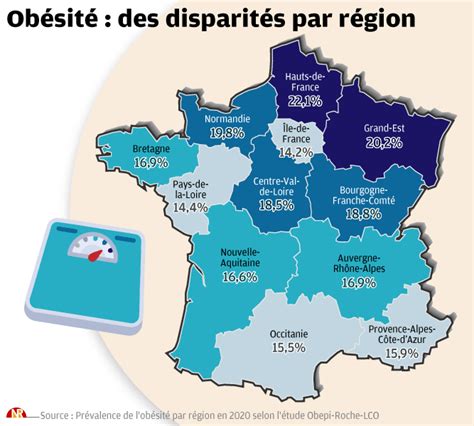
La prévalence de l’obésité en 2020 dépasse 20 % dans le Nord et le Nord-Est de la France, et elle est la plus basse (moins de 14,5 %) en Île-de-France et dans les Pays de la Loire. Si l’on ne tient pas compte de ces deux dernières régions et de la Bretagne, on observe une baisse du gradient des prévalences quand on passe des régions Nord aux régions Sud de la France.
La littérature scientifique révèle que le surpoids et l’obésité sont généralement plus fréquents dans les catégories sociales défavorisées. L’étude Obépi 2020 confirme cette observation, sur le critère de la qualification professionnelle, puisque la prévalence de l’excès de poids est de 51,1 % chez les ouvriers, 45,3 % chez les employés, 43 % chez les professions intermédiaires et 35 % chez les cadres.
La tendance est la même quand on s’intéresse à l’obésité : si les chiffres sont proches pour les ouvriers (18 %) et les employés (17,8 %), ils sont nettement plus faibles chez les cadres (9,9 %). Les professions intermédiaires ont une prévalence d’obésité de 14,4 %. Il faut aussi noter que les tendances sont à la hausse depuis 1997 dans toutes les catégories professionnelles.
Lorsque les apports énergétiques sont trop élevés par rapport aux besoins, la masse graisseuse augmente. D’après l’étude INCA mentionnée dans le rapport sénatorial, nous consommons 25 % plus de calories qu’en 1970. L’alimentation est également plus grasse et plus sucrée : aujourd’hui 46 % des aliments consommés par les enfants seraient ultra-transformés. En outre, la sédentarité s’installe de plus en plus dans le quotidien des Français, notamment avec la généralisation du télétravail : seulement 5 % des adultes auraient une activité physique suffisante.
Conséquences de l'obésité sur la santé
L’obésité est associée à de nombreuses comorbidités et à une mortalité élevée. On estime que cette maladie chronique complexe augmente ainsi le risque de maladies cardiovasculaires (première cause de décès dans le monde), de diabète, de troubles musculo-squelettiques, de nombreuses formes de cancers (de l’endomètre, du sein, des ovaires, de la prostate, du foie, de la vésicule biliaire, du rein et du colon…). Plus récemment, des données ont montré que les personnes en situation d’obésité étaient plus sujettes aux formes graves de Covid-19.
L’obésité accumule les risques de complications métaboliques, cardiovasculaires, ostéoarticulaires, cancers et troubles psychologiques. Or l’obésité est associée à de nombreuses maladies métaboliques (troubles cardiovasculaires, diabète de type 2, cancers, troubles musculosquelettiques, maladies hépatiques, ...). Ainsi, sur les 3 millions de personnes en France atteintes d’un diabète de type 2, 41% souffrent d’obésité, soit 1,2 millions de personnes.
L’obésité tue principalement à cause des comorbidités que sont l’hypertension, les troubles cardio-vasculaires, le diabète ou encore l’apnée du sommeil. C’est la maladie la plus meurtrière.
Évalué par le ministère de l’Economie et des Finances, le coût social annuel de l’obésité atteint 20,5 milliards d’euros. Son impact sur la santé des populations et son coût économique et social sont donc considérables.
En 2014, la cour de justice de l’union européenne a jugé que l’obésité pouvait être considérée comme un handicap au travail.
Délaissées, les personnes souffrant d’obésité sont victimes d’une perte d’estime de soi, développent un sentiment de culpabilité et d’infériorité. La maladie obésité agit comme un repoussoir et provoque l’isolement.
Les personnes atteintes d’obésité sont quotidiennement victimes de grossophobie, terme qui désigne le racisme, la haine et le dégoût envers les gros. Cette stigmatisation est particulièrement virulente sur les réseaux sociaux. La grossophobie est omniprésente dans le milieu scolaire, le monde du travail et l’espace public. Les personnes souffrant d’obésité éprouvent des difficultés pour trouver un emploi, un logement, une assurance pour obtenir un crédit bancaire, pour se vêtir, etc. L’espace public constitue un parcours du combattant, l’accès aux établissements culturels et aux divertissements est inadapté. Les personnes atteintes d’obésité rencontrent des difficultés dans les transports routiers, ferroviaires et aériens.
Autrement : comment mieux lutter contre la grossophobie
Causes de l'obésité
L’étiologie de l’obésité est le résultat de processus complexes et interdépendants. L’obésité n’est plus perçue comme essentiellement réductible à une dérégulation alimentaire ou à la sédentarité. De nombreux facteurs socio-environnementaux peuvent également être responsables de surpoids et d’obésité tels que le stress, les régimes restrictifs ou encore le marketing alimentaire.
La suralimentation et le manque d’activités physiques ne sont pas les principales causes de l’obésité. La nourriture agit comme un phénomène de compensation face à un mal-être. C’est l’inverse, les régimes contribuent fortement à l’évolution de l’obésité. Ils provoquent un dérèglement du métabolisme de base.
Un métabolisme de base lent : chaque individu possède son propre métabolisme de base. A comportement égal, chacun de nous va dépenser différemment les calories au repos. Certains brûlent de la graisse, d’autres non. Ce processus biologique, cette fonction évolutive vitale a permis durant des siècles la sauvegarde de l’espèce humaine. Les individus dotés d’un métabolisme lent ou bas ont, par exemple, survécu aux famines. L’évolution de notre société et la disparition des famines produisent aujourd’hui l’effet inverse : plus besoin de stocker de la graisse pour survivre. Sauf que les personnes qui ont hérité d’un métabolisme de base lent souffrent aujourd’hui d’obésité.
Des mécanismes physiologiques défaillants : la recherche avance et les chercheurs commencent à mieux comprendre les dysfonctionnements biologiques hérités ou pas, qui entretiennent la prise de poids et l’augmentation de la masse graisseuse.
Des causes socio-environnementales : les mécanismes biologiques sont amplifiés par le type de société dans lequel nous évoluons. - Le marketing alimentaire est une source pernicieuse de l’augmentation du poids des le plus jeune âge. - L’exposition aux polluants atmosphériques modifie la composition du microbiote intestinal.
Stratégies de lutte contre l'obésité
Si la prévention est la clé de voûte de la lutte contre l’obésité et les comorbidités associées, il est également nécessaire de reconnaître qu’il s’agit d’une pathologie chronique complexe, à laquelle il convient aussi d’apporter des réponses sur le plan thérapeutique. Et au-delà de ces mesures de prévention, qui sont cruciales pour lutter contre l’obésité, comment accompagner les individus en surpoids ou en situation d’obésité ? Si les interventions portant sur le mode de vie, notamment sur l’alimentation et l’activité physique, sont primordiales, une prise en charge adaptée repose sur des approches multidisciplinaires et personnalisées qui intègrent aussi des solutions thérapeutiques et/ou chirurgicales.
L’objectif de la prise en charge de l’obésité est d’améliorer la santé. Une perte de poids durable de plus de 10 % du poids total améliore un grand nombre des complications associées à l’obésité (par exemple, la prévention et le contrôle du diabète de type 2, l’hypertension, la stéatose hépatique, les maladies cardiovasculaires, et l’apnée obstructive du sommeil), ainsi que la qualité de vie.
Toutefois, maintenir une perte de poids durable est le principal défi de la prise en charge de l’obésité. Comme toutes les maladies chroniques complexes, l’obésité dépend de facteurs variant d’une personne à l’autre et sa prise en charge nécessite une approche personnalisée et multidisciplinaire à long terme, qui tient compte des objectifs de traitement de chaque individu, ainsi que des avantages et des risques des différentes thérapies.
Les interventions portant sur le mode de vie (comportement alimentaire, sédentarité et activité physique, sommeil, difficultés psychologiques…) constituent le premier pilier de cette prise en charge, mais elles sont rarement suffisantes pour obtenir une perte de poids significative et la maintenir à long terme. En fonction des situations individuelles, la prise en charge peut donc être combinée à d’autres stratégies incluant la prise de médicaments anti-obésité et/ou la chirurgie bariatrique.
Approche médicamenteuse
La plupart des médicaments « historiques » anti-obésité disponibles ont une action sur des neurotransmetteurs (comme la sérotonine) qui agissent sur la régulation de l’appétit et les circuits de la récompense, afin de réduire la faim, de promouvoir la sensation de satiété et de diminuer la sensation de récompense associée à l’alimentation. Beaucoup de ces traitements ont dû être retirés du fait d’effets secondaires, laissant les patients et leurs médecins sans outils pharmacologiques.
Cependant, au cours des cinq dernières années, des progrès thérapeutiques importants ont permis de développer une nouvelle génération de médicaments de lutte contre l’obésité. Ces nouveaux traitements similaires aux hormones intestinales appelées « incrétines », utilisées aussi en combinaison avec d’autres molécules (GLP1, GIP…), sont très efficaces. En effet, ils sont associés à des pertes de poids de plus de 10 % du poids total chez plus de deux tiers des participants aux essais cliniques. Connus pour leurs actions initiales sur le pancréas en favorisant la sécrétion d’insuline, ils agissent également sur les mécanismes de satiété dans le système nerveux central. Des données à long terme sur la sécurité, l’efficacité et les résultats cardiovasculaires sont attendues afin d’aller vers une mise sur le marché de ces traitements.
Ces progrès concernent aussi un nouveau traitement ciblé pour les obésités génétiques rares et très sévères qui débutent dans l’enfance. Ce traitement induit une perte de poids en agissant sur les troubles du comportement alimentaire graves dont souffrent ces patients et aboutit à une amélioration de leur qualité de vie et de celle de leur entourage.
Chirurgie
Des études à long terme ont montré que les interventions chirurgicales bariatriques entraînent généralement une perte de poids durable d’environ 25 % du poids total ainsi que des améliorations rapides et durables des complications de l’obésité et une réduction de la mortalité. Des techniques endoscopiques moins invasives sont aussi possibles dans certains cas.
Il existe également des difficultés sociales et financières et le problème des locaux ou matériels non adaptés (ambulance, scanner, fauteuils, balance, etc.). « La première des difficultés rencontrées par ces patients est de comprendre que l’obésité est une maladie et qu’il existe une prise en charge particulière.

Autres stratégies
Partout en France, de nombreuses associations proposent un soutien et un accompagnement au travers de groupes de paroles entre personnes malades et/ou professionnels de santé et des activités collectives ou individuelles. Afin de sensibiliser vos enfants à l’importance du “bien manger”, il est nécessaire de les éduquer au goût et à l’importance de l’équilibre alimentaire dès le plus jeune âge. Évitez autant que possible les aliments transformés et proposez-leur des saveurs différentes pour éduquer leur palais. Le sport peut également être un moment convivial et ludique pour lutter contre le surpoids et la sédentarité. En famille, vous pouvez faire de longues promenades le week-end, organiser des jeux olympiques dans votre jardin ou encore rentrer de l’école à pied ou en vélo. Connaissez-vous Biscoto ? N’hésitez pas à parler sans tabous de surpoids et d’obésité à vos enfants. Sensibilisez-les à la grossophobie et faites-leur prendre conscience que la valeur d’une personne ne dépend ni de son poids, ni de son apparence. L’obésité est une véritable maladie multifactorielle qui ne saurait être guérie uniquement par une bonne hygiène de vie.
Centres Spécialisés de l'Obésité (CSO)
Les missions du CSO sont de permettre une prise en charge aux personnes en situations d'obésité les plus compliquées et de repérer et répertorier les professionnels de santé médicaux et paramédicaux dans le but de faciliter l'accès aux soins pour les patients comme pour les professionnels de santé.
Le CSO est divisé en 3 structures :
- Le centre médical adulte, situé au coeur du département d'endocrinologie, nutrition, diabète de l'hôpital Lapeyronie, est spécialisé dans le traitement médical des obésités sévères ou complexes.
- Le centre chirurgical adulte, situé au coeur du département digestif de l'hôpital Saint-Eloi, est spécialisé dans le traitement chirurgical des obésités sévères ou complexes.
- Les enfants et adolescents sont pris en charge dans l'unité pédiatrique de l'hôpital Arnaud-de-Villeneuve, en consultation ou évaluation en hôpital de jour.
Liens Utiles
- Associations et sociétés savantes :
- Association française d’étude et de recherche sur l’obésité(AFERO)
- Association pour la prise en charge et la prévention de l’obésité en pédiatrie (APOP)
- AVIITAM
- Collectif national des associations d’obèses (CNAO)
- La Ligue contre l’Obésité
- Le Groupe de réflexion sur l’obésité et le surpoids (Le GROS)
- Maladies rares Occitanie
- SOFFCO-MM
- En région Occitanie :
- Agence régionale de santé Occitanie (ARS Occitanie)
- SERO Occitanie
- « Mission : retrouve ton cap », un dispositif pour prévenir le surpoids et l’obésité infantile
- Santé complexe Occitanie
- Maisons sport santé
- Instance régionale d’éducation et de promotion de la santé Occitanie (IREPS Occitanie)
- Sites et plateformes thématiques :
- BANCO - Boite à outils : Améliorer Nos pratiques, Changer nos regards sur l’Obésité
- L’obésité des jeunes, faut qu’on en parle !
- Webdocumentaire Surpoids de l’enfant, comme (re)trouver l’équilibre ?